Prof. Dr. rer. nat. Manfred Schubert-Zsilavecz ist Pharmazeut und Wissenschaftler im Bereich der pharmazeutischen Chemie. Er ist ordentlicher Professor an der Goethe-Universität Frankfurt und wissenschaftlicher Leiter des Zentrallaboratoriums Deutscher Apotheker (ZL). Er ist auch Schirmherr des Pharmazieforums, das Ende Jänner 2025 im Schloss Pichlarn (Steiermark) über die Bühne ging. Dieses hochkarätige Fortbildungsevent für Pharmazeut*innen veranstaltet die Herba gemeinsam mit der Frankfurter Goethe Universität jährlich.
Stärkungsmittel. Welche neuen Ansätze es bei der Behandlung von psychischen Erkrankungen gibt, was Naturstoffe bringen und wie Apotheker*innen Menschen mit psychischen Problemen unterstützen können, darüber spricht Prof. Dr. Manfred Schubert-Zsilavecz im Interview.
Text: Greta Lun | Illustrationen: shutterstock.com/apghedia / Bedlovska Liana
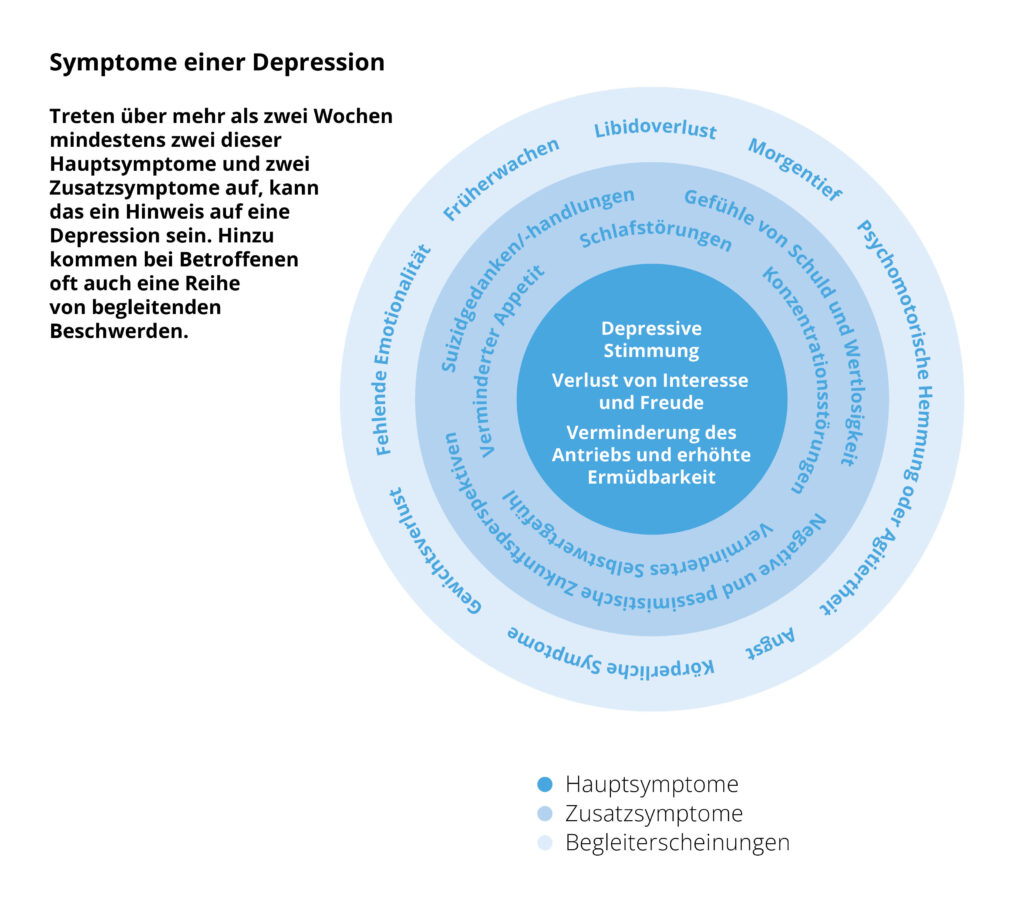
Laut einer Erhebung von 2023 leiden in Österreich etwa 730.000 Menschen an Depressionen. Worauf führen Sie das zurück?
SCHUBERT-ZSILAVECZ: Ich halte diese Zahl für zu hoch. Aber das Thema Depression ist zweifellos wichtig. Betroffene brauchen eine antidepressive Pharmakotherapie, gleichzeitig gilt es, keinen Overuse zu ermöglichen. Diese Medikamente sollten nur eingesetzt werden, wenn saubere Diagnosen vorliegen.
Welche Behandlungen haben sich bewährt?
SCHUBERT-ZSILAVECZ: Die Antidepressiva wurden entwickelt, ohne zu wissen, was im Gehirn passiert. Die Entdeckungen waren Zufall und wir leben noch immer überwiegend mit alten Präparaten, die seit Dekaden auf dem Markt sind. Bei Herz-Kreislauf- oder Tumor-Erkrankungen haben wir ein fundamentales Verständnis zu den Ursachen und Vorgängen gewonnen. Bei psychischen Erkrankungen wie Depressionen tappen wir oft noch im Dunkeln.
Wie sind Naturstoffe wie Johanniskraut aus pharmakologischer Sicht zu bewerten?
SCHUBERT-ZSILAVECZ: Tatsächlich spielen pflanzliche Arzneimittel in diesem Segment eine Rolle. Es gibt drei Präparate am Markt, die so gute klinische Studiendaten geliefert haben, dass sie in einem Cochrane-Review positiv bewertet wurden. Wir dürfen uns aber nicht an der Pflanze orientieren, sondern am Wirkstoff, der unter standardisierten Bedingungen hergestellt wird und in der richtigen Dosierung vorliegt.
Auch Präparate auf Lavendelbasis sind verfügbar …
SCHUBERT-ZSILAVECZ: Ja, Lavendel hat eine Zulassung als Anxiolytikum. Wenn jemand angespannt ist, Ängste hat und deshalb vielleicht schlecht schläft, ist unter Umständen ein Lavendel-Präparat hilfreich. Mit Lasea® steht ein OTC-Mittel mit dem ätherischen Öl Silexan zur Verfügung. Auch hier sind die klinischen Studien überzeugend. Ich bin ein großer Fan von rationaler Phytotherapie, in der getestete pflanzliche Arzneistoffe zum Einsatz kommen.
Stärkt die rezeptfreie Verfügbarkeit die Beratung in der Apotheke?
SCHUBERT-ZSILAVECZ: Absolut! Gerade die öffentliche Apotheke ist ein guter Ort für Hilfesuchende, um im Wirrwarr der Produkte für klare Verhältnisse zu sorgen – und da sind ja auch viele Nahrungsergänzungsmittel dabei, die so tun, als wären sie ein Arzneimittel. Apothekerinnen und Apotheker können gezielt zur Selbstmedikation von psychischen Erkrankungen beraten und zudem empfehlen, ärztliche Hilfe in Anspruch zu nehmen.
Welche Trends gibt es bei der Behandlung von psychischen Erkrankungen?
SCHUBERT-ZSILAVECZ: Wir haben verstanden, dass wir in der Pharmakotherapie von psychischen Erkrankungen neue Wege gehen müssen. Nehmen wir das Beispiel Psychosen, die relativ häufig sind und zu denen auch die Schizophrenie gehört. Die Antipsychotika, die wir heute verwenden, sind vor über 50 Jahren entwickelt worden. Sie blockieren den Dopamin-D2-Rezeptor. Seit über 50 Jahren fällt uns nichts Besseres ein! Dabei haben diese Antipsychotika erhebliche unerwünschte Wirkungen. Eine Therapie, die innerhalb von wenigen Wochen und Monaten zu einer Gewichtszunahme von 20 Kilo führt, ist eine Sauerei. Denn das bringt ja auch Stoffwechselprobleme, Diabetes und Symptome, die typisch für Morbus Parkinson sind, wo es einen Mangel an Dopamin gibt.
Welche neuen Ansätze gibt es bei Psychosen?
SCHUBERT-ZSILAVECZ: In den USA wurde ein Präparat zugelassen, das die Muskarinrezeptoren des zentralen Nervensystems adressiert – auch ein Zufallsfund. Xanomelin wirkt über einen dualen Muskarinrezeptor-Agonismus im Gehirn. Allein verabreicht hat es den Nachteil, dass es gastrointestinale Beschwerden, Erbrechen und Ähnliches auslöst. Deshalb kombiniert man Xanomelin mit Trospium: Es schaltet die Wirkung vom Xanomelin im restlichen Körper aus und kann selbst nicht ins Gehirn gelangen – und das funktioniert. Für Europa wird eine Zulassung allerdings schwierig, weil die vorhandenen Antipsychotika einfach nichts mehr kosten.
Und bei Depressionen?
SCHUBERT-ZSILAVECZ: Auch da ist die Forschung ein Stück weiter und hat herausgefunden, dass der Brain-derived neurotrophic factor (BDNF) eine Rolle spielt. Er ist für die synaptische Plastizität im Gehirn verantwortlich, sprich, wie Nervenzellen verschaltet sind. Störungen in der Rezeptordichte oder Ähnlichem liegen oft daran, dass nicht ausreichende Mengen dieses Faktors gebildet werden. Jetzt versucht man, Antidepressiva zu entwickeln, die hier ansetzen.
Gibt es wirksame Schlafmittel?
SCHUBERT-ZSILAVECZ: Nein, einen Arzneistoff, der den optimalen
Schlaf einleitet und durchhalten lässt, gibt es noch
nicht. Benzodiazepine, die angstlindernd und beruhigend
wirken und auch als Schlafmittel verschrieben werden, sind
aus pharmazeutischer Sicht uralt und werden auch missbräuchlich
und als Add-on zu Drogen genommen. Ich bin
kein grundsätzlicher Gegner davon, aber für den langfristigen
Gebrauch sind sie völlig ungeeignet. Viele nehmen
sie über Monate oder Jahre – oft ärztlich induziert. Da darf
man sich nicht wundern, wenn sie davon nicht mehr loskommen.
Benzos führen auch nicht zu einem erholsamen
Schlaf, sondern
zu Sedierung und Konzentrationsschwächen,
die auch Verletzungen zur Folge haben können.
Wie bewerten Sie den Umgang mit psychischen Erkrankungen in unserer Gesellschaft?
SCHUBERT-ZSILAVECZ: Obwohl Sigmund Freud Österreicher war, ist unser Umgang damit noch immer gestört. Ein wertschätzender Umgang würde uns als Gesellschaft weiterbringen. Und wir brauchen nationale Anstrengungen, um Betroffenen eine adäquate Hilfe zu bieten – also Zugang zu Psychotherapie, Psychiatrie und wenn nötig zu Medikamenten. Wir müssen für ein gesellschaftliches Umfeld sorgen, das Depressionen den Boden entzieht. In einer Radiosendung habe ich von einem Koch gehört, der wegen des Fachkräftemangels aus der
Pension in den aktiven Dienst zurückgekehrt ist. Er meinte, er treffe dort viele junge Leute und würde seitdem kein Antidepressivum mehr brauchen. Das ist doch berührend! Wer eine Aufgabe hat, sozial integriert ist und sich wertgeschätzt fühlt, hat ein geringeres Risiko für eine Depression.